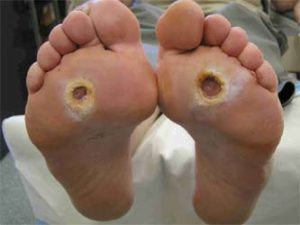
زخم پا یکی از عوارض شایع در بیماران دیابتی می باشد که دیابت آن ها کنترل نشده است. که در نتیجه انقباض بافت پوست و آشکار شدن لایه های زیرین آن، تشکیل می شود. شایع ترین حالت زخم دیابتی، زخم شدن قسمت پایینی انگشت شست پا، نوک انگشت شست، لبه خارجی پا، زیر انگشت وسط و همچنین زیر پنجه پا است. زخم دیابت می تواند بر روی استخوان نیز تاثیر بگذارد.
همه افراد مبتلا به دیابت ممکن است زخم پا را تجربه کنند. اما مراقب صحیح از زخم پا می تواند سبب بهبود زخم و پیشگیری دوباره از تشکیل زخم شود.
نحوه درمان زخم پای دیابتی، بسته به علت و شدت آن می تواند متفاوت باشد. لازم است بدانید که به هنگام مشاهده زخم در پای خود و یا مشاهده علائم اولیه از زخم، باید فورا به پزشک معالج مراجعه کنید. زیرا با مراجعه دیر هنگام به پزشک، زخم های آلوده و زخم های عمیق در پای دیابتی می تواند منجر به قطع عضو شود.
⇐ کلینیک تخصصی درمان زخم دکتر مشتاق به همراه کادر تخصصی خود در زمینه درمان انواع زخم ها، از جمله درمان زخم بستر، درمان زخم عفونی، درمان زخم پای دیابتی ، درمان زخم سوختگی با پشتوانه ای قوی از تجربه و تخصص همکاران و اساتید دانشگاهی در خدمت شما هموطنان عزیز می باشد.
تشخیص و علائم زخم پای دیابتی
زخم شدن پا در افراد دیابتی می تواند علائم متفاوتی داشته باشد، از اصلی ترین علائم اولیه زخم پا در افراد دیابتی می توان به درناژ یا زهکشی اشاره کرد. زهکشی با نشت در پای شما می تواند جوراب یا کفش های شما را آلوده کند. تورم غیرمعمول، قرمزی، تحریک و بوی نامطبوع از پا می تواند از دیگر علائم اولیه زخم شدن پا در افراد دیابتی باشد.
از دیگر نشانه و علائم قابل ملاحظه ای که می توان به آن اشاره کرد ایجاد اسکار ( بافت سیاه ) در اطراف زخم پا است. علل ایجاد اسکار به خاطر عدم وجود جریان خون کافی در اطراف ناحیه زخم شده می باشد. گانگرین ( سیاه مردگی یا بافت مردگی ) جزئی یا کامل، که در پی عفونت رخ می دهد، می تواند در اطراف زخم پای افراد دیابتی رخ دهد. در چنین حالاتی فرد ممکن است دچار بی حسی در ناحیه زخم شده، شود.
بهتر است بدانید که این نشانه ها و علائم برای زخم پا، همیشه آشکار نیستند. حتی ممکن است گاهی اوقات تا زمان عفونت زخم، هیچ علائمی را مشاهده نکنید. اگر که متوجه هر گونه تغییر رنگی در قسمتی از پوست پای خود شوید، به ویژه سیاه شدن بخشی از بافت پا، و یا احساس درد در منطقه ای از پای خود که تغییر رنگ داده است داشته باشید، لازم است فورا به پزشک معالج خود مراجعه کنید.
درجه بندی شدت زخم پای دیابتی
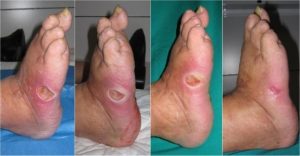
زخم پای دیابتی بعد از بررسی پزشک معالج می تواند در یکی از ۴ مورد زیر قرار بگیرد:
- بدون هیچ زخمی، اما در معرض خطر زخم شدن است.
- در حال حاضر، زخم وجود دارد اما بدون هیچ عفونتی
- زخم عمیق است، و مفاصل و تاندون ها را تحت تاثیر قرار داده است.
- زخم گسترده و با عفونت شدیدی همراه است.
علل ایجاد زخم پا در افراد دیابتی
زخم های دیابتی در افرادی که دچار بیماری دیابت هستند، اغلب به دلایل زیر ایجاد می شود:
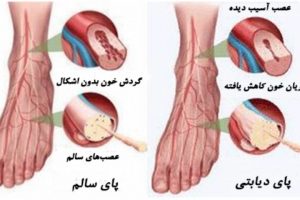
- گردش ضعیف خون در بدن: گردش خون ضعیف جزو بیماری های عروقی محسوب می شود. در پی این بیماری خون به طور موثر به سمت پاهای فرد جریان نمی یابد. گردش خون ضعیف یکی از دلایل شایع بروز زخم در افراد دیابتی، مخصوصا در قسمت پاها محسوب می شود.
- قند خون بالا ( هیپرگلیسمی ): میزان قند خون بالا روند بهبود زخم ها را به طور چشمگیری کاهش می دهد. بنابراین لازم است توجه کنید که مدیریت قند خون بسیار ضروری است. در پی این موضوع باید بدانید که افراد مبتلا به دیابت نوع ۲ نسبت به سایر افراد مبتلا به دیابت، زمان بیشتری را برای مبارزه با زخم پای دیابتی و زخم های عفونتی می گذارند.
- آسیب های عصبی: آسیب های عصبی یک خطر بسیار بزرگ برای افراد دیابتی محسوب می شود. آسیب عصبی منجر به از دست دادن حس در پاهای فرد می شود.ابتدا به هنگام آسیب عصب ها ممکن است فرد دچار درد پا شود. اما به مرور این موضوع سبب کاهش حساسیت پا به درد و زخم خواهد شد. به طوری که اگر فرد در معرض زخم پا باشد، هیچ حس و دردی را احساس نخواهد کرد.
- کلینیک زخم دکتر مشتاق٫ بهترین کلینیک زخم در تهران٫ تمامی زخم ها مانند زخم پای دیابتی٫ زخم بستر٫ زخم سوختگی٫ درمان زخم عفونی٫ زخم عروقی و … تحت نظر یک تیم پزشکی مجرب٫با استفاده از جدیدترین روش های درمان زخم٫درمان می شود.
زخم شدن پا به وسیله شی خارجی
پوست خشک: پوست خشک در بین افراد مبتلا به دیابت بسیار شایع است. زمانی که پوست بدن بسیار خشک باشد، پوست و بافت پاها بیشتر در معرض ترک خوردن و زخم شدن می باشد.
عواملی که احتمال ابتلا به زخم پا را افزایش می دهند!
به طور کلی همه افراد مبتلا به دیابت در معرض ابتلا به زخم پا هستند. همانطور که گفته شد این زخم می تواند علل مختلفی داشته باشد، اما در این بین برخی از عوامل می توانند خطر ابتلا به زخم پا را در این افراد افزایش دهند. مانند:
- کفش های غیر استاندارد و با کیفیت پایین
- بهداشت ضعیف
- زخم شدن پا به هنگام اصلاح ناخن پا
- مصرف الکل
- بیماری های کلیوی
- بیماری های قلبی
- داشتن اضافه وزن ( چاقی )
- مصرف دخانیات: مصرف دخانیات سبب گرفتگی عروق و در نتیجه سبب کاهش جریان خون می شود.
- طبق آمار زخم پای دیابتی، در مردان مسن نسبت به سایر افراد، بیشتر است.
روش درمان زخم پای دیابتی
نحوه درمان زخم پای دیابتی بسته به شدت و محل آن می تواند متفاوت باشد. زمانی که شما به کلینیک زخم مراجعه کنید، پزشک معالج شما با توجه به شدت زخم یکی از روش های زیر را برای درمان، اجرا می کند:
جراحی
اگر زخم کوچک باشد: زمانی که زخم پا در فرد کوچک باشد، پزشک به روش جراحی، بافت های مرده زخم را حذف می کند. سپس با استفاده از پانسمان های نوین، محل زخم را پانسمان می کند. تعویض پانسمان ممکن است تا چندین هفته و تا زمان بهبود زخم ادامه یابد. با استفاده از پانسمان نوین، بافت جدید در محل زخم تشکیل می شود و در پی آن به مرور زخم پای فرد بسته شده و ترمیم می شود.
اگر زخم بزرگ باشد: ممکن است در برخی از حالات زخم پا بزرگ باشد و یا وضعیت عروقی در پای فرد ناکافی بوده و جریان خون به این قسمت کاملا قطع شده باشد. در این حالت ممکن است پزشک اقدام به قطع قسمتی از پا که زخم در آن قسمت وجود دارد، کند.
مراقبت از زخم پای دیابتی
زمانی که به بیماری دیابت مبتلا هستید، درمان زخم پای دیابت و مراقبت از زخم پای دیابت، بسیار مهم است. در افراد دیابتی، حتی زخم های کوچک اگر به درستی درمان نشود، می تواند به زخم های جدی و در نهایت منجر به آمپوتاسیون ( قطع عضو ) شود.
این گام های ساده می تواند از بروز مشکلات جدی در افراد دیابتی، پیش گیری کند.
علل شایع بروز زخم پای دیابتی
زخم پا در فرد مبتلا به دیابت، می تواند از چیزی ساده مانند پا کردن کفش جدید و یا تنگ، و یا حتی وجود سنگ ریزه در کفش، ایجاد شود.
اگر دچار دیابت هستید، ممکن است نوعی آسیب عصبی در بدن شما ایجاد شود، این آسیب عصبی می تواند منجر به از دست دادن حس در پاهایتان شود. زمانی که حس عصبی پاهای شما کاهش می یابد، ممکن است شما متوجه وجود زخم ها و برش های کوچک نشوید، و زمانی متوجه آن شوید که تبدیل به زخم بزرگتری شده باشد.
یکی دیگر از دلایل بروز زخم پای دیابتی، کاهش جریان خون در بدن است. کاهش جریان خون می تواند سبب کند شدن روند بهبود زخم های کوچک شود.
پزشک شما می تواند تشخیص دهید که مشکل شما جریان خون یا آسیب عصبی است. متخصص زخم پای دیابتی برای تشخیص روند جریان خون شما، نوعی آزمایش را برایتان تجویز می کند. اگر نتایج این آزمایش، نرمال باشد، شما می توانید درمان های استاندارد زخم را اجرا کنید. اما اگر نتایج آزمایش غیرطبیعی باشد، و شما دچار مشکل جریان خون باشد، شما نیاز به درمان های جدی مانند جراحی، خواهید داشت.
عمل جراحی می تواند به شما کمک کند. به گفته پزشک، برای بهبود روند جریان خون می توان از روش بالون و استنت استفاده کرد.
روش درمان غیرجراحی برای زخم پای دیابتی
برای تمیز ماندن و ضدعفونی کردن زخم پای دیابتی، متخصص زخم و درمانگر همواره نهایت تلاش خود را می کنند تا مجبور به درمان زخم پای دیابتی به روش جراحی نشوند. اگر حتی زخم فرد مبتلا به دیابت عفونت کند، متخصص زخم ممکن است آنتی بیوتیک تجویز کرده و از رسیدن عفونت به استخوان ها جلوگیری کند.
مراقبت از زخم دیابت
متخصص زخم شما، ناحیه زخم شده را تمیز و ضدعفونی می کند، همچنین بافت مرده و باکتری های اطراف و روی زخم را حذف می کند. زمانی که زخم پای دیابتی شما تمیز می شود، برای پیشرفت روند بهبود زخم و استریل ماندن زخم از پانسمان نوین بر روی زخم استفاده می شود.
درمانگر زخم و متخصص زخم شما، چگونگی تمیز کردن زخم و پانسمان زخم را به شما نشان می دهند. در برخی از حالات ممکن است متخصص زخم دیابت از پماد ضد باکتری موضعی برای کمک به بهبود زخم و پیشگیری از عفونت زخم نیز استفاده کند.
توجه داشته باشید که مراقبت از زخم دیابتی، به طور روزانه تا زمان بهبود کامل زخم، باید صورت گیرد. زخم پا در افراد مبتلا به بیماری دیابت و بیماری های شریان که اندام های پایینی آن ها را تحت تاثیر قرار می دهد، اغلب به آرامی بهبود پیدا می کند. بنابراین ممکن است مدت زمان درمان زخم پا، هفته ها یا ماه ها به طول بیانجامد.
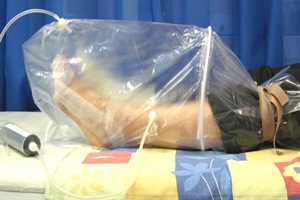
درمان زخم پای دیابتی به روش اوزون تراپی
یکی از بهترین روش های درمان زخم دیابتی، در کلینیک درمان زخم دکتر مشتاق، بهترین کلینیک زخم در تهران، روش اوزون تراپی می باشد. اوزون تراپی به تسریع درمان آسیب های بافت نرم ناشی از دیابت کمک می کند.
در این روش درمانی، بیمار بر روی یک تخت راحت دراز کشیده و ناحیه زخم شده که اغلب در پاها رخ می دهد، در داخحل یک محفظه محفوظ و شفاف قرار می گیرد. این محفظه به یک دستگاه متصل است که می تواند فضای داخل محفظه را به مقدار ۱۰۰ درصد از اکسیژن پر کند. تنفس اکسیژن خالص می تواند مقدار اکسیژن را در جریان خون تا ۱۰ برابر افزایش دهد. در این حالت خون غنی از اکسیژن شده و می تواند به طور قابل توجهی به بهبود زخم پای دیابتی با تحریک عوامل رشد و سلول های بنیادی، کمک کند.
برای گرفتن بهترین نتیجه و درمان کامل زخم ممکن است بیمار به چندین جلسه درمان اوزون تراپی نیاز داشته باشد. تعداد جلسات اوزون تراپی توسط متخصص زخم دیابت، تعیین می شود. هر جلسه از اوزون تراپی می تواند تا دو ساعت به طول انجامد.
کفش دیابتی
بیمارانی که مبتلا به زخم پای دیابتی هستند برای تسکین فشار بر روی زخم و کمک به درمان زخم پای دیابتی خود، باید از کفش های دیابتیک استفاده کنند.
پوشش داخلی کفش دیابتی به توزیع متعادل وزن بدنتان بر روی استخوان ها و مفاصل پا در هنگام پیاده روی کمک می کند. قسمت داخلی کفش دیابتی، محکم اما نرم بوده و ممکن است حاوی فوم یا ژل باشد. این فوم و ژل برای حفاظت از پا بوده و پیاده روی را برای بیماران دیابتی راحت تر می کند.
قسمت داخلی کفش دیابتی را می توان با استفاده از پدهای نرم و پهن پوشش داد، این کار به منظور احاطه کردن زخم و محافظت از آن است. به هنگام پوشیدن کفش و پیاده روی، این امر سبب کاهش فشار و محافظت از زخم به هنگام اصطحکاک خواهد شد. اضافه کردن این پدها می تواند فشار وزن بدن را از منطقه آسیب دیده کاهش دهد و به درمان زخم کمک کند.
آنتی بیوتیک ها
اگر زخم پای دیابتی شما دچار عفونت شود، به تجویز متخصص زخم، ممکن است شما نیاز به مصرف آنتی بیوتیک خوراکی داشته باشید. آنتی بیوتیک وظیفه مبارزه با باکتری ها را دارد. مدت زمانی که شما به مصرف دارو نیاز دارید بر اساس میزان عفونت، متفاوت است.
اگر که عفونت به بافت ها و استخوان های اطراف زخم سرایت کرده باشد، پزشک ممکن است آنتی بیوتیک به صورت تزریق وریدی را تجویز کند. آنتی بیوتیک از طریق تزریق وریدی وارد جریان خون شده و به بدن کمک می کند سریع تر با عفونت مبارزه کند.
برخی از خدمات کلینیک زخم دکتر مشتاق، کلینیک درمان زخم خوب در تهران ، کلینیک زخم: